みなさん、こんにちは。広報担当です。
今回は、日本と世界の医療にまつわるデータについて調査してみました。特に現在のように世界全体で感染症が流行している状況の中では、医療の環境がその国で暮らす人々の健康に直接関わってきます。
みなさんも、日本以外の国の医療環境や、どのような健康保険制度を取り入れているかなどが気になることはありませんか。 今回は、日本と世界のデータを比較し、そこから見える日本の医療を解説していきます。
病院数で医療の問題はクリアできない。世界の医療と比較しながら日本の医療をチェック!
日本の病院数が世界一多いということは、以前にもブログで取り上げてきました。しかし、「人口1,000人当たりの臨床医師数」や「病床100床当たりの臨床医師数」は、諸外国に比較すると最も少ないというデータが厚生労働省の統計から出されています。この事から分かるように、施設の数だけでは医療現場の真実の姿を判断することはできないのです。
さらに、現在はコロナウイルスが蔓延し医療従事者が疲弊したり、医療従事者が離職しているというニュースを耳にすることもあるのではないでしょうか。平時であれば患者への医療サービスを保つことが可能であっても、今のような日常が続けばそれも難しくなってしまいます。
今回は、日本における医療の現実を再確認するために、世界や日本の医療にまつわるデータを調査し、比較してみました。みなさんも日本の医療や国民の健康を再確認してみましょう。
外国の健康保険制度はどんなもの?自己負担額や医療サービスの内容を比較しよう
国ごとの医療を知るためには、健康保険制度がどのように運営されているかを知ることも手掛かりの一つになります。
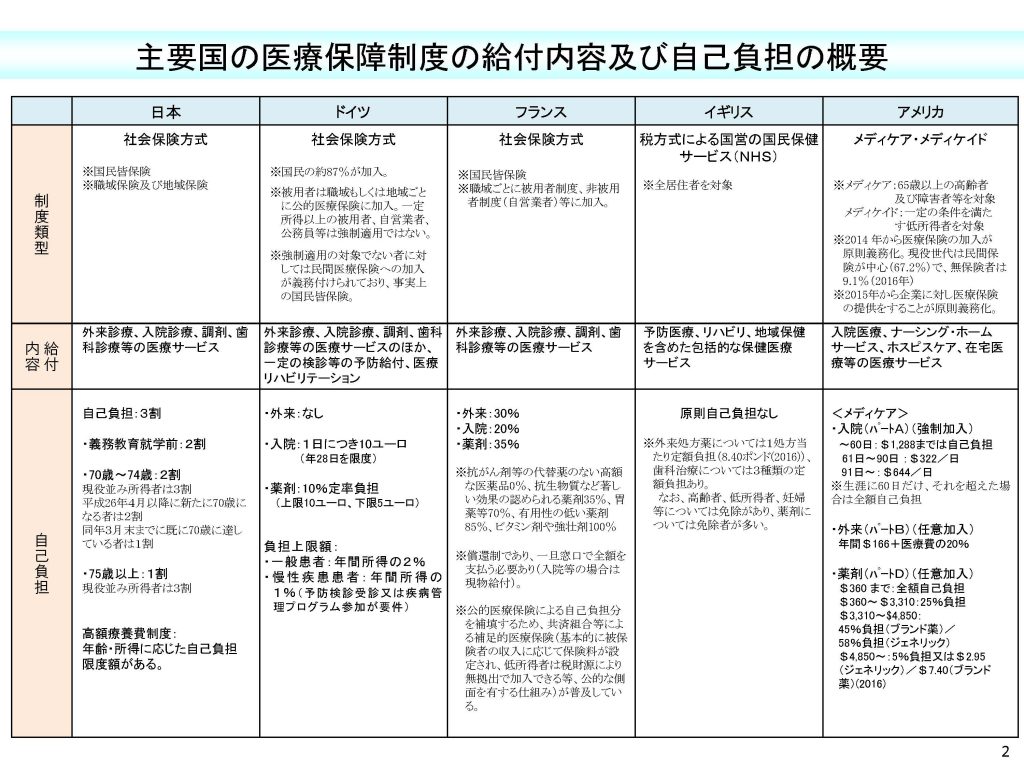
以下の表は厚生労働省が作成した、平成30年時点での「主要国の医療保障制度の給付内容及び自己負担の概要」です。これらを参考にしながら、諸外国の健康保険の運営状況をチェックしてみましょう。
■日本・フランス
日本と同様にフランスも国民皆保険制度を運営している。
フランス単体でみると、受けられる医療サービスの内容は、日本と同じく外来診療、入院診療、調剤、歯科診療等の医療サービス。しかし、フランスでは、かかりつけ医の制度があり、かかりつけ医を通さずに専門医を受診した場合は、自己負担の割合が高くなり、7割負担(婦人科・小児科・眼科・歯科は除く)となる。
■ドイツ
社会保険への加入は強制ではないものの、国民の約87%が加入している。さらに、強制適用でなくとも民間の保険への加入が義務付けられているため、実質は国民皆保険となっている。
外来診療の自己負担はないが、入院治療や医薬品については患者負担がある。また、法的義務はないが、90%がかかりつけ医を持っている。かかりつけ医に診てもらった後、必要に応じて医師から紹介状を書いてもらい、専門科での治療に進む。
■イギリス
税でまかなわれる国営の国民保健サービス(NHS:National Health Service)を運営。
そのため、国立病院では原則自己負担なし。(処方箋料等の少額負担、歯科治療については3種類の定額負担がある)イギリスでは、医療は人権であるという考え方が根付いており、保険方式を取ることによってシステムから漏れてしまう人がでないよう、このような形で医療が提供される。その一方で、デメリットもあり、病院への入院を何カ月も待たされるということも。私立病院を選べば予約も直ぐに取れるが、医療費は高額になる。
■アメリカ
健康保険に入るかどうかの判断も個人の自由としているため、国民皆保険制度はない。 公的な医療保険としては、65歳以上の人が加入するメディケア、低所得者用医療保険のメディケイドがある。それ以外の65歳以下のアメリカ人の大半は勤務先の会社が加入する民間医療保険に加入することになるが、無保険者も9.1%(2016年時点)存在する。無保険の場合は、高額な医療費を負担することとなり、風邪でも数万円、手術では100万円単位に。同様に薬代も高額。また、個人で加入する健康保険も保険料の設定額はかなり高額である。ニューヨーク州で一番安い健康保険でも、月々一人あたりの掛け金は約400ドル以上。
34の先進諸国と比べた日本の健康データ。低い死亡率や長い入院期間が特徴!
ここからは、OECD(経済協力開発機構)のデータを基に、欧州諸国、米国、日本などを含む34カ国の先進諸国と日本の健康にかかわる数値を比較していきます。
これらの国々のデータと比較することで、日本の医療環境が世界の中でどのような位置にあるかが見えてきます。医療保障制度や私たちの生活習慣と相関した数値になっているので、ぜひご覧ください。
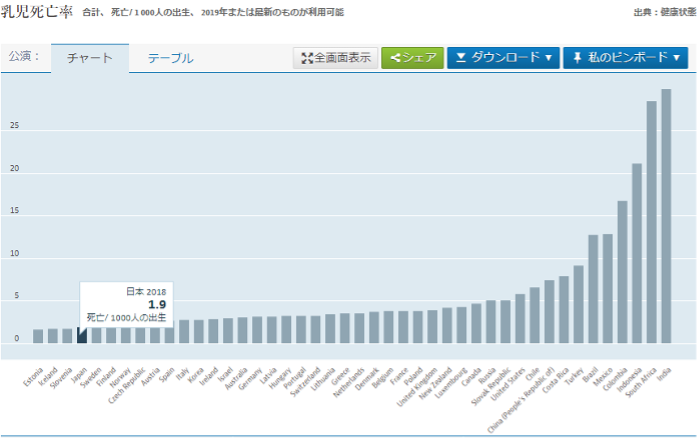
■乳児死亡率
1歳未満の子供の死亡数として、1,000人の出生数で測定した数値。
日本の乳児死亡率はかなり低いというデータとなっているが、この数値は1960年代の高度経済成長期に入り低くなっていった。国の経済的な発展とともに、衛生環境や栄養状態が改善したことが乳児の健康に影響したと考えられる。さらに、母子の健康、乳児の発育上の問題を早期に発見できるよう、1948年から配布が始まっていた「母子健康手帳」制度の効果も大きいとされている。
■癌による死亡者数
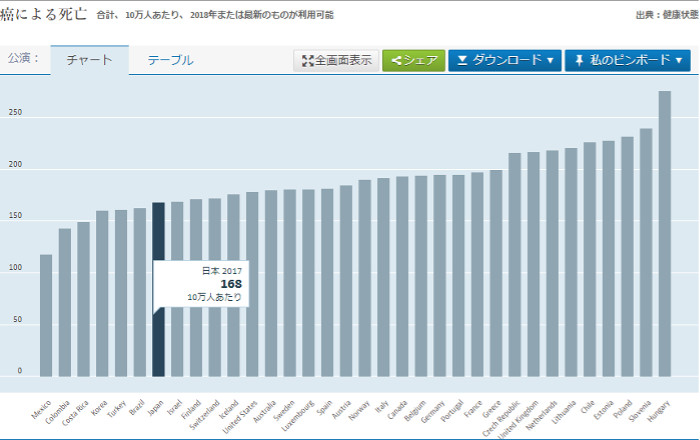
諸外国に比較すると日本の死亡者数は少ない傾向にあるが、日本人の死因で癌は最も多い。
癌は、昭和56年以降、死因の1位となっている。これは、高齢化によって罹患する人数が増えることや、癌の検診受診率が諸外国に比べて低いなど、癌の死亡者数を増やす要因も複数あると考えられる。令和元年のデータでも、日本の癌による死亡者数の割合は27.3%であり、全死亡者のおよそ3.7人に1人は癌が死因となっている。
■入院期間
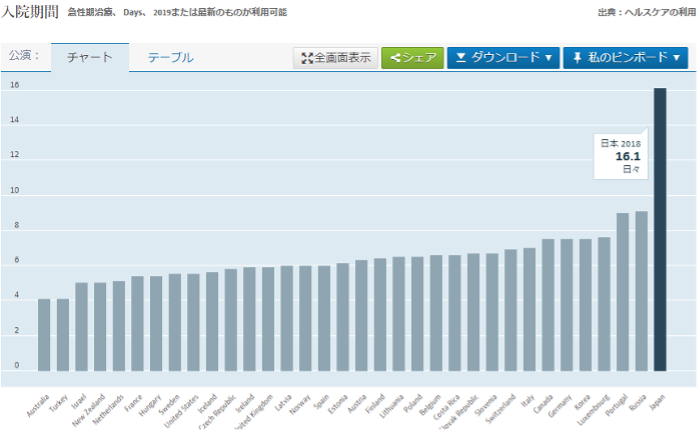
他の国と比較すると、日本の入院期間はダントツで長期間となっている。
医療技術が進歩し、日帰り手術が可能になったり、長い入院を必要としなくなりつつあるとは言われているものの、他の国に比べると突出して長い。
この現状を受け、さらなる入院日数の短期化を目指して国を挙げた「医療費適正化政策」が進み、「医療費適正化計画」の取り組みが行われている。現在の第3期(2018~2023年度)としては、 『①入院医療費は、都道府県の医療計画(地域医療構想)に基づく病床機能の分化・連携の推進の成果を反映させて推計し、』『②外来医療費は、糖尿病の重症化予防、特定健診・保健指導の推進、後発医薬品の使用促進、医薬品の適正使用による、医療費適正化の効果を織り込んで推計すること』が進められている。
■その他(肥満人口、アルコール消費量)
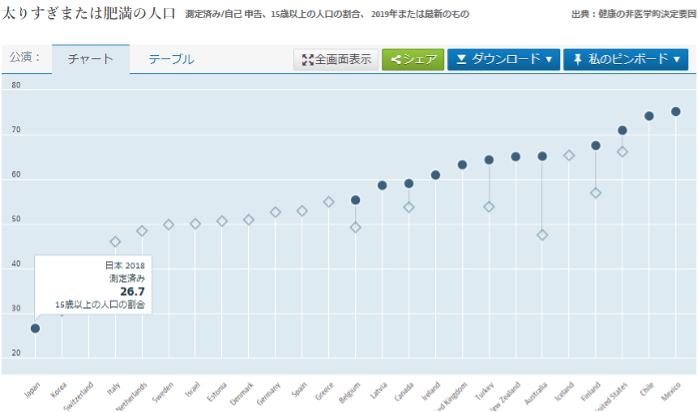
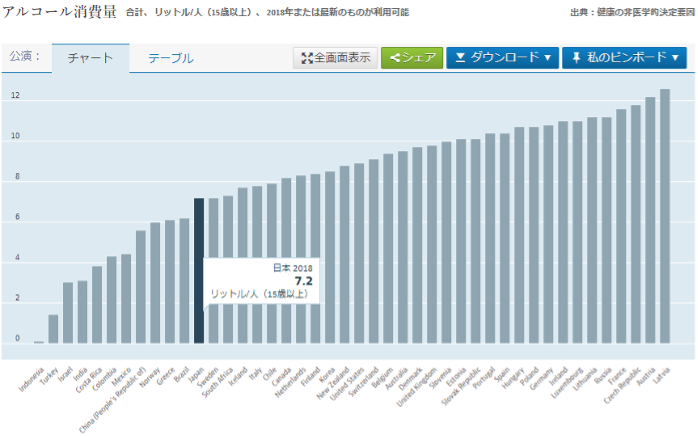
他にも、健康にまつわるデータを見てみると、日本は15歳以上の人口においてBMIが30以上となる人口(このデータの肥満の定義)が、どの国よりも少ないことが分かる。また、アルコール消費量については、宗教上の理由で飲酒が禁止されている国などもあるため、それらの国ほどではないものの、やや少ない方…といったデータになっている。これらの結果については、日本独自の食事文化の影響や、国民全体の健康志向が高まってきたことを感じさせられる順位となった。
日本の医療保障は世界トップレベル。しかし、医療情報についての認知度や関心は低い

ここまでの医療保障や健康に関するデータを見ると、日本の医療と世界の医療の違い、健康状態が良いことが分かってきたのではないでしょうか。
次は、私たち自身が今の医療サービスに対してどのように感じているのかを、内閣府調査「医療のかかり方・女性の健康に関する世論調査(2019年7月~9月)」の結果からチェックしていきます。
以下の表は、「かかりつけ医の有無」についての調査結果です。

このデータでは、「かかりつけ医」を持っている方は約半数(52.7%)という結果になりました。冒頭の表で諸外国との健康保険制度を比較しましたが、それ以外の国では、オランダやデンマークも「かかりつけ医」に相当するGP(General Practitioner=家庭医、または、一般医)を持っていました。医療機関の機能分担を考慮すると、これからの日本にもこのような制度が必要かもしれません。
また、日本で「かかりつけ医」を持っている人の年代の分布をみると、やはり医療機関を受診する機会が少ない10代後半~30代後半ぐらいの年代で少ないことが分かります。健康である人口が多い年代ではありますが、若年層であっても「かかりつけ医」を持っていた方が、急な体調不良や年齢を重ねた時にも安心できるのではないでしょうか。
そして、「かかりつけ医」がいない理由については、以下の結果が出ています。
- ・かかりつけ医の必要性について考えたことがないから 27.6%
- ・かかりつけ医を選ぶ際の必要な情報が不足しているから 16.3%
- ・大きな(複数の診療科があり、病床数も多い)医療機関に行けばよいから 14.9%
- ・かかりつけ医に適していると思う医師がいないから 14.6%
- ・市販の医薬品などで自己管理すればよいから 6.4%
- ・かかりつけ医がいても、医療費が安くなるとは思わないから 1.9%
- ・その他 15.0%
これらの結果からも、「かかりつけ医」の必要性や機能が分からない、医療に関する情報が上手く認知されていないのではということが感じ取れます。
また、直接医療機関で診察をしてもらう以外にも、電話やインターネットを使って医療の情報を調べたり、相談ができる仕組みもあります。それらが活用されているかどうかも調査されていました。
「医療情報ネットの認知と利用」の項目では、インターネット上の都道府県ホームページの中に、「医療情報ネット」という医療機関を検索できるウェブサイトがあることを知っていますか。という設問がありました。これに対しては以下の結果が出ています。
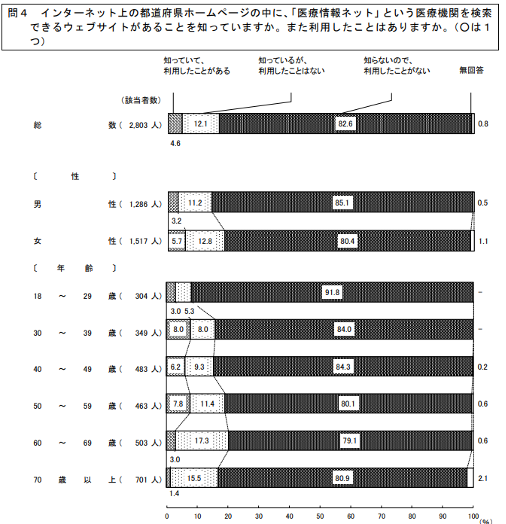
全体の8割以上が「知らないので、利用したことがない」と回答しています。
また、「知っているが、利用したことはない」という回答も含めると、利用したことがある人は回答者の中でたったの4.6%でした。
さらに、女性の健康に関する情報を掲載したインターネット上のホームページとして、「女性の健康推進室ヘルスケアラボ」というウェブサイトがあることを知っていますか。という問いに対しては、以下の結果になりました。
- ・知らない 91.8%
- ・言葉だけは聞いたことがある 5.3%
- ・知っている 1.0%
残念なことに調査対象の方の殆どは、このWEBサイトの存在を知らないという事でした。
「医療情報ネット」も「女性の健康推進室ヘルスケアラボ」も、施設の検索やメール相談なども出来る有用なサイトであることは間違いありません。しかし、サイトを認知する仕組みがないために、豊富な情報も利用者へ広く届けられていないようです。
また、インターネット以外には、電話で医療の相談ができるサービスもあります。「#8000」の番号に掛ければ、「子ども医療電話相談」につながることを知っていますか。という問いに対しては以下の結果となりました。
- ・知らないので、利用したことがない 76.7%
- ・知っているが、利用したことはない 15.6%
- ・知っていて、利用したことがある 6.3%
こちらもインターネットより僅かにパーセンテージは増えますが、それでも利用したことがある人は1割にも満たない結果となりました。現在は「ひとり親家庭」も多くなっているため、このような相談窓口の認知が広がれば、一人で子どもの問題を抱えてしまう親のサポートとなるのではないでしょうか。
いくつかの代表的なWEBサイトや電話窓口の調査結果を見ましたが、約8割が「知らない」という回答となっていました。このことからも、一般生活者にとって医療の便利な情報が活用されていない、認知されていないことが分かります。信頼性の高いインターネットサイトや電話窓口については、もう少し積極的な広報活動が必要に感じました。
今後も高い水準の医療が受けられるように維持していくためには、インターネットの活用や、社会全体で国民全体の健康を守る方向へと取り組んでいくことも大切です。そして、病気にかかった時には、誰もが医療機関へ受診しやすいという環境でなくてはなりません。
以下のグラフは、「平日に受診可能にするために雇用者側が取り組むべきこと」として、仕事をしている人が、平日の日中に仕事を休んで医療機関を受診できるようになるには、民間企業など雇用者側がどのような取組を行う必要があると思いますか。という問いに対する回答です。
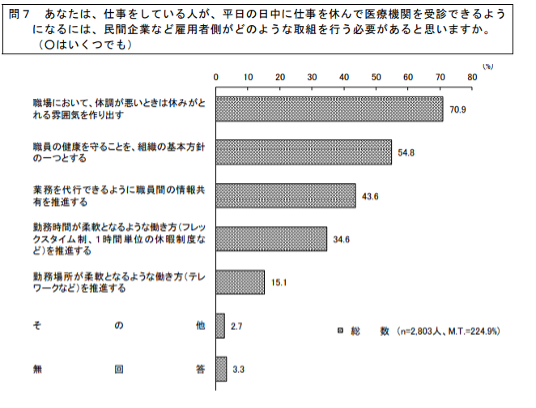
「体調が悪い時は、休みがとれる雰囲気を作り出す」「職員の健康を守ることを、組織の基本方針の一つとする」の2つが高いパーセンテージとなりました。
ここ数年はワークライフバランスなども注目され、社員一人ひとりの健康も守られる環境になりつつあります。職場の雰囲気を作ることもそうですが、やはり、組織の基本方針という風に謳っている企業の方が従業員も働きやすく、採用にも有利になるのではないでしょうか。良い職場環境がベースにあり、そのうえで社員が健康的に働く。それが当たり前の社会であるべきです。
個人のヘルスリテラシーを上げることが、高水準な医療環境を保つための必須条件!

さまざまなデータを比較すると、日本の医療は世界の中でも患者にとって恵まれた環境が提供されているということは間違いありません。しかし、新型コロナウイルスの流行や、少子高齢化社会の問題が続く間はこの環境をキープできるとは限らないのです。現在の医療レベルを維持できるよう、私たち自身が健康について興味を持ち、日々体調のケアをしていきましょう。
そして、私たちメンバーズメディカルマーケティングカンパニーも医療現場の負荷を減らし、国民の健康意識を高められるよう、デジタルテクノロジーを駆使したサービスで人々の健康に貢献する未来づくりに努めていきます。